インプラント
日本口腔インプラント学会認定「インプラント専門医・指導医」
日本歯周病学会認定「歯周病専門医・指導医」

歯を失っても
天然歯の噛み心地を手に入れる
インプラントについて
インプラントとは、埋入した人工歯根にセラミックやジルコニアで作製した人工歯を取り付けることで、自分の歯と同じように噛めるようにする治療法です。人工歯根は顎の骨に埋め込むので、強い力で噛めるうえに、見た目も天然歯と見分けがつかないほど自然です。1本から対応できるため、周囲の歯に影響を与えずに治療できます。
ダブルライセンスを保有した医師が執刀難症例もお任せください
院長は「インプラント専門医・指導医」と「歯周病専門医・指導医」の2つの資格を有しています。また、国内外の学会で多くの発表(インプラント・歯周病)をし、情報発信と研鑽に努めています。
日本口腔インプラント学会専門医名簿
http://www.shika-implant.org/list/kanto_kosinetu.html#tokyo
日本歯周病学会専門医名簿
http://www.perio.jp/roster/tokyo/
「歯周病専門医・指導医」がインプラント治療に携わる意義
歯周病患者にインプラント治療を行うと、インプラントの成功率が落ちることが分かっています。また、適切な歯周病治療を施すことにより、インプラント成功率を健康レベルまで引き上げることができます。
つまり、歯周病を熟知しているドクターがインプラント治療の計画・カウンセリング・手術およびメインテナンスを行うことで、より良好な結果へと導くことが可能になるのです。
アメリカでインプラント治療を手掛けるドクターの多くが歯周病専門医であるのも、そのような理由からなのです。
歯周病専門医・指導医によるインプラント治療のポイント
口腔環境の整備
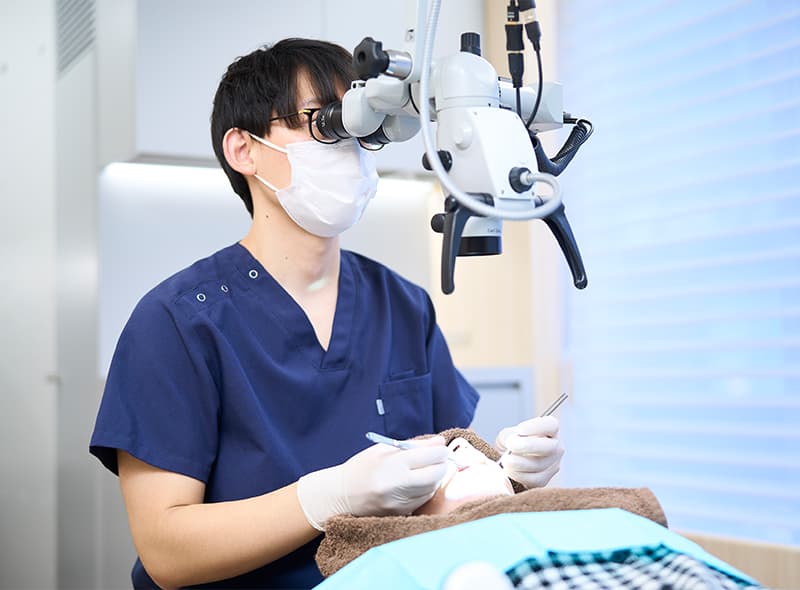
歯周病は細菌の感染症であり、1歯のみでなく、口腔内全体に起こります。インプラントの周囲にも歯周病原細菌が感染し、歯周病と同じようにインプラント周囲の骨を溶かすことが分かっています(インプラント周囲炎)。
すなわちインプラント治療を行う前には、歯周病治療を施す必要があります。歯周病治療の最終ゴールは、プラークコントロールのしやすい口腔内環境の獲得です。確実な口腔内環境の整備がインプラント治療の成功につながります。
インプラント周囲環境の整備

インプラントの周囲には、十分な量の骨および固い肉が必要です。しかし、特に歯周病によって歯を喪失した場合、インプラント埋入に必要な骨および固い肉が不足することになります。それらを改善することにより正しい位置に十分な長さのインプラントを埋入し、かつ、ブラッシングしやすいインプラント周囲環境を獲得できるのです。
骨を増やす方法には「骨移植術」「GBR法」「サイナスリフト」「ソケットリフト」があり、また固い肉を増やす方法には「角化粘膜弁移動術」「遊離角化粘膜移植術」「結合組織移植術」などがあります。
これらは歯周病専門医が得意とする分野です。下の画像はインプラント周囲環境の整備例です。
硬組織(骨)の改善
| 治療内容 | GBR法により、骨密度を改善した症例 |
|---|---|
| 治療費用 | 約110,000円 |
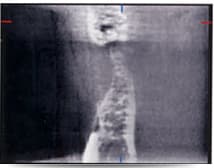
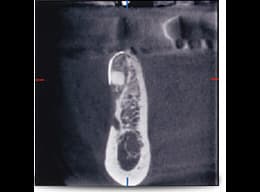
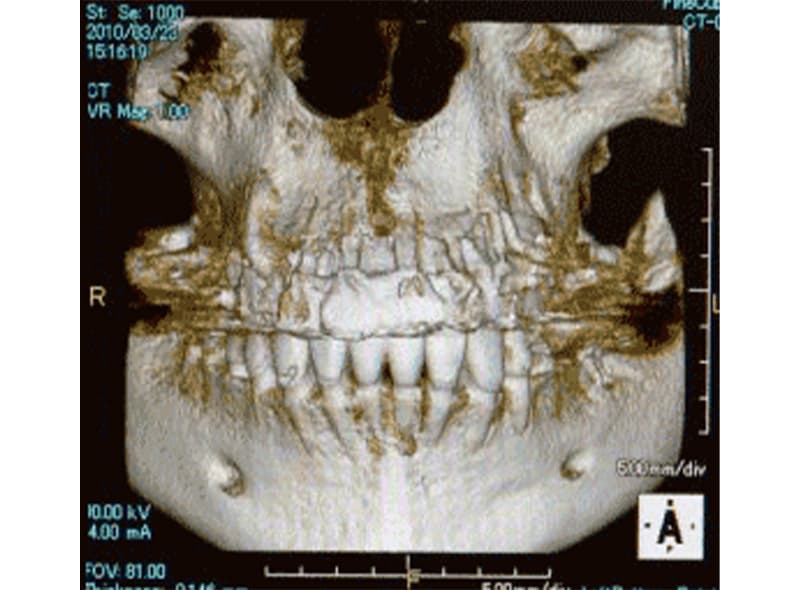
右側下顎臼歯部へのインプラント埋入に際し、通法に従い歯科用CT撮影を行ったところ、骨の厚みがわずか2 mmしかないことがわかりました(これはパノラマX線では診断できず、だからこそCT撮影を行わなければならないのです)。自家骨を用いてGBR法を行い、硬組織(骨)の厚みを改善しました。11ヶ月後、再度CT撮影を行い、インプラントを埋入するのに十分な骨造生が行われたことを確認しました。
軟組織(歯ぐき)の改善
| 治療内容 | インプラント埋入による治療 |
|---|---|
| 治療費用 | 約660,000円 |
| 治療の留意点 | 外科治療となるので、痛み・腫れ・出血などの可能性がある。 |
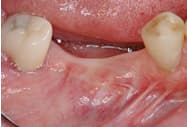
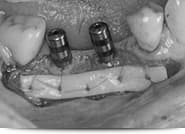
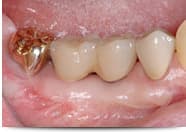
インプラント埋入6ヶ月後の2次手術(頭出し)時、インプラント周囲角化粘膜幅が狭いことを確認したため、遊離角化粘膜移植術を行い、角化粘膜幅を増大しました。これにより、ブラッシングのしやすいインプラント周囲環境を獲得することができました。
インプラント周囲炎に対するアプローチ
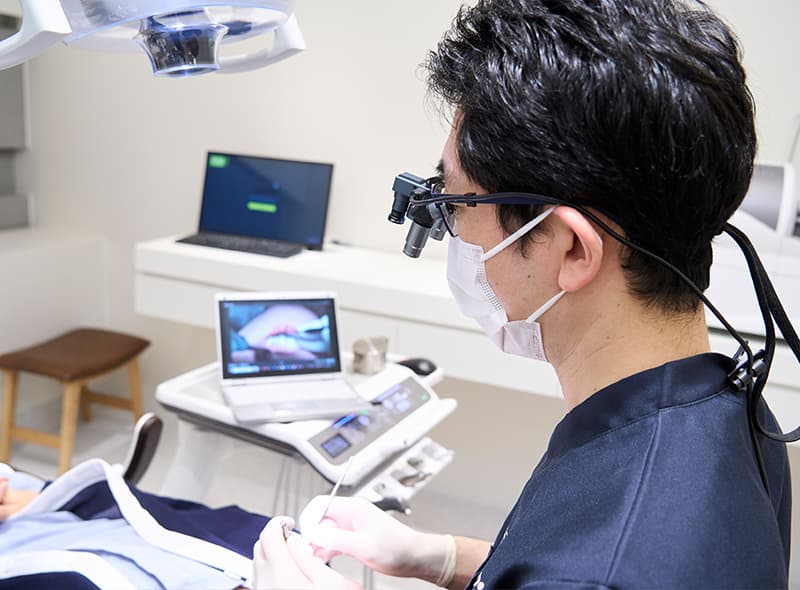
自分の歯が歯周病になってしまうように、インプラントの場合でも歯ぐきが炎症を起こして腫れたり出血したりします。これがインプラント周囲炎です。インプラントは天然の歯よりも炎症に対する抵抗力が低いため、一度インプラント周囲炎を起こすと、骨吸収までの進行が早いという特徴があります。インプラント周囲炎を予防するためには、日頃のメインテナンスが必要不可欠です。
当院では、インプラント周囲炎を防ぐためのケアや万が一なってしまった場合の治療体制も整えておりますので、インプラント治療後にも安心してお過ごしいただけます。
-
セルフケアのアドバイス
毎日の丁寧なブラッシングがインプラント周囲炎の予防につながります。当院では、正しいブラッシングで毎日のセルフケアの質が上がるよう、ブラッシング指導を行っています。
-
一人ひとりに合ったプロのメインテナンス
インプラント治療には費用と期間が必要です。せっかくのインプラントを長持ちさせるためには、毎日のセルフケアに加え、歯科医院での定期的なメインテナンスが必要です。定期メインテナンスでは、クリーニングをはじめ、インプラントやその他の歯の状態、歯ぐきや噛み合わせ、顎の骨の状態など総合的な検査を行い、状況に合った調整処置を行います。
当院のインプラント治療の特徴
当院のインプラントコンセプトは「トップダウントリートメント」「インフォームドコンセント」「安全性」「骨が少ない方でも治療可能にする」「審美性」「長期的安定性」の6つです。

総合的な診断・トップダウントリートメント
当院では、「口腔内全体」を診査・診断し、一口腔単位での治療のご提案を行っております。
インプラント治療は手段であって目的ではありません。
「木も見て、森も見る」治療。インプラント治療においては、この視点が非常に重要です。
この総合的診断をもとにして「トップダウントリートメント」を行っています。
トップダウントリートメントとは
トップダウントリートメントは、審美的・機能的に適切な位置へインプラントを埋入する方法です。
インプラント治療はあくまで手段であり目的ではありません。すなわち、インプラントを入れることが目的なのではなく、適切な咬み合わせ、審美性の獲得が重要なのです。
しかしながら、常に適切な条件でインプラント治療が行えるわけではなく、場合によっては骨を増やす必要が生じますので、条件に応じた骨増成法を選択し適切なインプラント治療を行ってまいります。

インフォームドコンセント
当院では、様々な治療法の提示、各治療法のメリット・デメリットおよび治療に伴うリスクに関する説明等、患者様との「インフォームド・コンセント(説明と同意)」を重視しています。特にインプラント治療は外科手術を伴いますので、患者様の「不安」を取り除くためにもインフォームド・コンセントは大切になります。
「患者様の理解を前提とした治療」が当院のスタイルです。
安全性向上のための工夫
インプラント治療で考えることは「安全」です。私たちは、安全性を高めるために次の取り組みを行っております。
- 術前のCT検査などによる詳細な骨状態の把握
- 感染を防ぐための滅菌やしっかりとした衛生管理
- インプラント専用オペ室の存在
- 骨のダメージを減らすためドリルなどの早期交換
- 安全に外科処置を行うため、生体情報モニターを使用
- 緊急時対応(酸素ボンベ・AED・近隣内科医との連携)
- 腫れにくく、体に優しいオペ器具の活用(ピエゾサージェリー)

骨が少なくても治療を可能に
当院では、骨が少なくてもインプラント治療を希望される方のために、骨を増やすための骨造成治療にも対応しております。
また、症例に合わせてショートインプラントなども使用しておりますので、骨造成治療を行わずにインプラント治療を行える場合もあります。
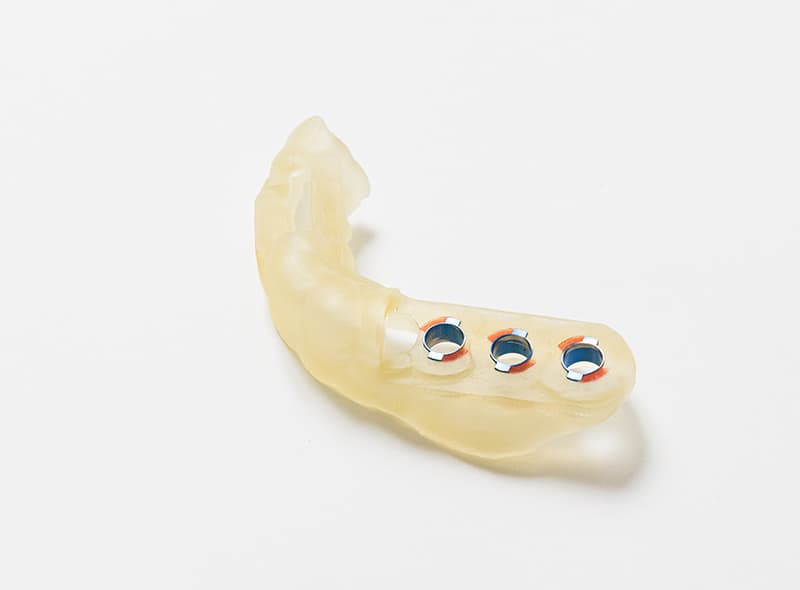
サージカルガイドで精度の高い治療
当院のインプラント治療では、サージカルガイドを使用しております。これは安全性を高めるだけでなく、審美性の向上にもつながっています。
前歯部などのよく見える場所のインプラント治療では、インプラントを埋入する位置が特に重要ですが、サージカルガイドを使用することで理想の位置にインプラントを埋入することができ、審美性の高い自然な仕上がりを目指すことができます。
また、シミュレーションスキャナーも使用しておりますので、安全性も確保されております。

歯ぐきのバランスも考慮した質の高い治療
口もとのバランスとは、お口全体の歯ぐきや歯の全てのバランスが整って初めて美しいものになります。
当院の院長は歯周病の専門医・指導医でもありますので、軟組織を治療し歯ぐきのバランスを整えることも得意としています。より審美性の高いインプラント治療をお求めの方はぜひ一度当院にご相談ください。
軟組織マネジメントは2つの治療があります
-
結合組織移植術
歯ぐきが下がり歯根が露出すると、知覚過敏をはじめ、さまざまなトラブルを起こす可能性があります。歯肉が足りない部分には結合組織移植術を用いて、歯ぐきを復元させる治療を行います。患部以外の歯ぐきから結合性組織のみを採取して、患部へ移植することで、歯ぐきのボリュームを復元させる治療法です。
-
角化歯肉移植術
結合組織移植術では、歯ぐきの結合性組織のみを移植しますが、角化歯肉移植術では、歯ぐきのなかの上皮性組織と結合性組織の2層をセットで採取して移植します。これを角化歯肉といい、これで歯根や人工歯根を覆うことで、歯をより強固に支えられます。

長期的な安定
近年の技術革新により、インプラントの安定性は長期にわたって維持されるようになってきました。しかしながら、歯周病に伴う細菌感染や咬み合わせの不調和等により、除去せざるを得ない状態となることもあります。
そのような状態に陥らないためにも、術前・術後管理が必要です。
当院では、インプラント埋入前の歯周病治療と共に、治療後のアフターケアを重要視しております。
診査・診断からメインテナンスに至る一連の治療を適切に行うことにより、インプラントの安定性はより長期的に維持できるのです。
 インプラント治療の留意点
インプラント治療の留意点
- 保険外診療のため、治療費用が高くなる場合がある。
- 外科手術が必要になるため、患者様に体力的な負担がかかる。
- 段階的に治療を進めていくため、治療期間が長くなる。
- 術後に痛み・腫れ・出血・合併症を伴う可能性がある。
- 術後も定期的なメインテナンスをしないと、機能が落ちやすくなる。
- 処置した個所に食べ物が詰まりやすくなる。
インプラント治療の症例
軟組織(歯ぐき)の改善
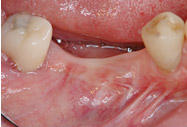
Before
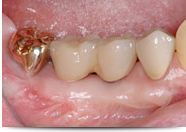
After
| 治療方法 | インプラント埋入による治療 |
|---|---|
| 費用 | 約660,000円 |
| デメリット・注意点 | 外科治療となるので,痛み・腫れ・出血などの可能性がある。 |
インプラント治療の詳細
| 治療期間 | 3ヵ月~1年 |
|---|---|
| 治療回数 | 4回~6回 |
料金
-
検査費用 ¥33,000
-
サージカルガイド ¥55,000
-
1次手術 ¥220,000
-
2次手術 ¥55,000
-
補綴上部構造 ¥253,000
※オプションによって異なります
※料金はすべて税込みです。